CAR-T-Zellen: Eine wirksamere und sicherere Krebstherapie durch steuerbare Zellen im Körper
CAR-T-Zellen sind gentechnisch veränderte Immunzellen, die Krebs
gezielt bekämpfen können. Doch ihre unkontrollierte Aktivität birgt Risiken.
Forschende der St. Anna Kinderkrebsforschung entwickeln molekulare Schalter,
um CAR-T-Zellen gezielt an- und auszuschalten – für eine wirksamere und
sicherere Behandlung, insbesondere bei Kindern.
©OpenAI
Die Krebsbehandlung hat in den letzten Jahren große Fortschritte gemacht, insbesondere durch eine innovative Therapieform: die CAR-T-Zelltherapie. Dabei handelt es sich um eine personalisierte Immuntherapie, bei der die eigenen Abwehrzellen des Patienten gentechnisch so verändert werden, dass sie Krebszellen gezielt erkennen und angreifen können. Doch so vielversprechend diese Therapie ist, bringt sie auch Herausforderungen mit sich – unter anderem eine schwer kontrollierbare Aktivität der CAR-T-Zellen. Ein neuer Ansatz zur besseren Steuerung dieser Therapie sind sogenannte molekulare „Schalter“. Im CD-Labor für CAR-T-Zellen der nächsten Generation an der St. Anna Kinderkrebsforschung und an der Universität für Bodenkultur sind, wie Laborleiter Manfred Lehner erzählt, zwei Arten von „Schaltern“ für die klinische Anwendung in Entwicklung. Wie wichtig diese Schalter sind, zeigt eine Analyse, was CAR-T-Zellen sind und welches Potential sie haben.
Was sind CAR-T-Zellen?
T-Zellen sind ein wichtiger Teil unseres Immunsystems und helfen normalerweise, Krankheitserreger und sogar Krebszellen zu bekämpfen. Krebszellen können sich aber der Erkennung und Abtötung durch T-Zellen entziehen.
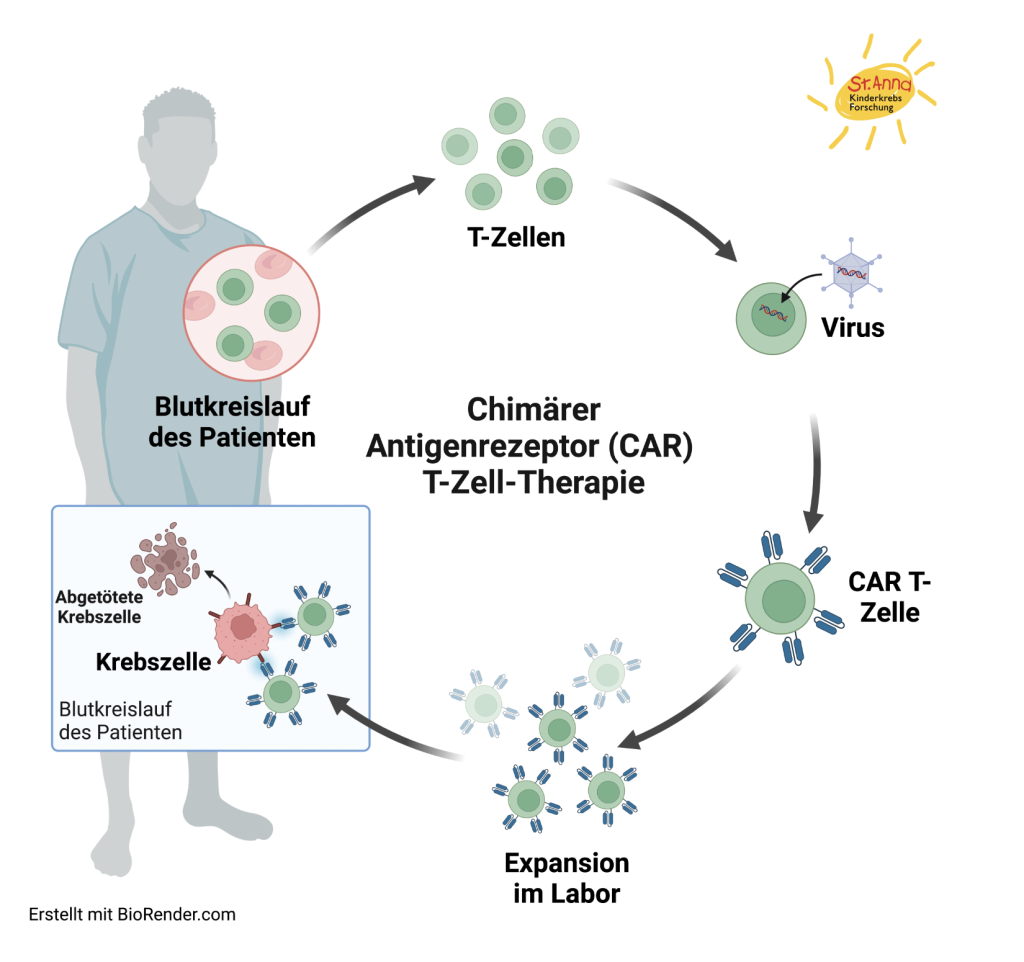
Hier setzt die CAR-T-Zelltherapie an:
- Dem Patienten werden T-Zellen aus dem Blut entnommen.
- Diese Zellen werden im Labor genetisch verändert, sodass sie einen künstlichen Rezeptor – den Chimeric Antigen Receptor (CAR) – erhalten.
- Dieser CAR ist so programmiert, dass er Krebszellen gezielt erkennt.
- Die veränderten Zellen werden vermehrt und dem Patienten wieder zurückgegeben, wo sie nun aktiv gegen den Krebs kämpfen können.
Diese Therapie hat bei bestimmten Blutkrebserkrankungen, wie der akuten lymphatischen Leukämie (ALL) oder bestimmten Lymphomen, bereits beeindruckende Erfolge gezeigt.
Warum brauchen CAR-T-Zellen einen „Schalter“?
Eine Besonderheit der CAR-T-Therapie ist, dass diese Zellen nach der Infusion im Körper weiterleben und sich vermehren können. Das ist einerseits ein sehr großer Vorteil, da sie über lange Zeiträume aktiv bleiben, andererseits kann genau das auch sehr große Probleme verursachen und einen Einsatz der Therapie sogar verhindern.
Mögliche Probleme sind:
- Schwere Nebenwirkungen: CAR-T-Zellen können eine überschießende Immunreaktion auslösen, die zu einem lebensbedrohlichen „Zytokinsturm“ führt.
- Angriff auf gesunde Zellen: Derzeit in Entwicklung befindliche CAR-T-Zellen erkennen oft immer noch zu stark nicht nur Krebszellen, sondern auch gesunde Zellen, was zu Organschäden führen kann.
- Erschöpfung der Zellen: Eine ständige Aktivierung der T-Zellen über den CAR kann dazu führen, dass die Zellen schnell „ausbrennen“ und ihre Wirkung verlieren.
Um diese Risiken besser zu kontrollieren, arbeiten Forscher an molekularen Schalter-Systemen, die die CAR-T-Zellen gezielt ein- und ausschalten können.
Wie funktionieren diese molekularen Schalter?
Die neuen Schalter bestehen aus kleinen Molekülen (gut verträgliche Medikamente), die nach der Verabreichung an den Patienten zwei entsprechend maßgeschneiderte Proteine (die Bauteile des Schalters) in den CAR-T-Zellen zu einer Einheit verbinden bzw. diese Einheit auflösen.
Es gibt zwei Hauptarten von Schaltern:
- ON-Schalter: Die CAR-T-Zellen sind erst dann aktiv, wenn das Medikament verabreicht wird. Ohne das Molekül bleiben sie inaktiv und richten keinen Schaden an.
- OFF-Schalter: Hier sind die Zellen aktiv, solange kein Molekül vorhanden ist. Sobald das Medikament gegeben wird, stoppt die Aktivität der CAR-T-Zellen.
Einige Schalter können sogar so programmiert werden, dass sie die CAR-T-Zellen bei schweren Nebenwirkungen ganz abtöten.
Warum ist diese Forschung besonders wichtig für Kinder mit Krebs?
Die CAR-T-Zelltherapie ist besonders bei pädiatrischer Leukämie (Blutkrebs bei Kindern) eine wichtige Behandlungsmöglichkeit. Große Hoffnungen hat man auch für den zukünftigen Einsatz bei anderen Krebserkrankungen. Allerdings gibt es bei der Entwicklung solcher Therapien noch große Schwierigkeiten.
Ein Schalter-System könnte hier eine sehr wichtige Hilfe sein:
- Mehr Sicherheit: Kinder haben ein noch reaktionsfreudigeres Immunsystem als Erwachsene, weshalb Nebenwirkungen besonders schwerwiegend sein können. Falls eine unerwartete Nebenwirkung auftritt, können die Ärzte die CAR-T-Zellen sofort abschalten.
- Erhöhung der Wirksamkeit: Man forscht weltweit intensiv an Strategien zur Erhöhung der Wirksamkeit von CAR-T-Zellen. Je stärker der Effekt dieser Strategien ist, desto wichtiger ist es aber, diese Funktion (wie einen starken Motor in einem Auto) exakt kontrollieren zu können. Das heißt, man kann diese Strategien erst dann einsetzen, wenn man verlässliche Werkzeuge zur genauen Kontrolle zur Verfügung hat.
- Weniger Langzeitfolgen: Da die CAR-T-Zellen im Körper bleiben, könnten sie langfristig Schaden anrichten. Ein Schalter kann die Therapie nach erfolgreicher Behandlung beenden.
Ein Blick in die Zukunft
Die Möglichkeit, CAR-T-Zellen mit einem Schalter zu regulieren, könnte die Krebstherapie revolutionieren. Forscher arbeiten daran, diese Technologie so sicher und zuverlässig wie möglich zu machen, damit noch mehr Patienten – insbesondere Kinder – von dieser innovativen Therapie profitieren können.
Wenn sich diese neuen Schalter-Systeme in klinischen Studien bewähren, könnte dies bedeuten, dass wir eine noch effektivere und sicherere Immuntherapie gegen Krebs zur Verfügung haben.

